中風後與糖尿病用藥:在數字異常前看懂趨勢(No.1520, VPT #077, 2/1/2026)
Gerald C. Hsu
EclaireMD 基金會
分類:
中風與糖尿病
前言
我想用白話、以病人為對象的方式,分享我中風後糖尿病狀況的觀察,給經歷類似情況的病友參考。我會保留核心事實,拿掉技術性的包裝,重點放在幫助大家在數字還沒超過醫學標準之前,就察覺早期警訊。
引言
在 2025 年 6 月 21 日中風之後,我學到一個重要的教訓,或許能幫助其他病人。單看數字並不能說明全部。方向很重要,趨勢很重要,身體隨時間的反應,比你是否剛好高於或低於某個醫學臨界值更重要。
這篇文章是寫給病人看的,不是寫給醫師。它是透過 YouTube 分享,而不是發表在醫學期刊或會議。目的很單純:幫助你在檢驗報告出現明顯問題之前,就能辨識健康上的早期警訊。
中風前的基準狀態
從 2010 年到 2025 年中,我完全沒有服用任何藥物。沒有糖尿病藥物,沒有保健品,甚至沒有維他命。這 15 年間,我完全靠日常生活習慣控制血糖,例如控制餐量、每天走路、維持規律作息。
為什麼區分不同階段很重要?
我是工程背景出身。在工程領域,實驗一次只改變一個變數。改變一個輸入,其他條件維持穩定,觀察輸出如何反應。這樣因果關係才會清楚。
在醫學上,我用同樣原則。我把自己的身體當成一個活體實驗室。37 年來,我在明確分開的條件下,觀察身體對生活方式與藥物的反應。這種長時間分段,讓比較變得有意義。
我的健康歷程可以分為三個階段。
第一階段(1990–2009):
主要依賴糖尿病藥物。因為 CEO 工作壓力大,生活控制不是主要工具。藥物主導整個系統行為。這 20 年的糖尿病,逐漸導致腦部血管鈣化。
第二階段(2010–2025 年 6 月):
我離開企業工作,停止所有藥物與保健品。接下來 15.5 年完全靠生活管理控制血糖與整體健康。這段期間建立了長期、穩定、無藥物的基準狀態。身體反應可預測、恢復能力強,內在儲備充足。這些努力大幅延長了我的壽命。不幸的是,2025 年 6 月 21 日血壓突然飆升至 175 mmHg,引發橋腦出血性中風。
第三階段(2025 年 6 月 21 日–2026 年 1 月 31 日):
中風後,我同時使用生活管理與藥物(metformin 500–1000 mg),睡得更多、走得更少。這是我人生第一次同時使用這兩種控制方式。
因為這三個階段清楚分開,我可以觀察在「只用藥」、「只用生活方式」、「兩者合併」三種條件下,代謝系統如何運作。中風後的變化不是雜訊,而是系統進入新的運作狀態。
這種長期分段觀察,讓我理解的不只是數字,而是身體如何適應、代償,以及儲備如何逐漸耗損。這也說明為什麼在重大事件(例如中風)後,趨勢與軌跡比單次測量更重要。當然,我也知道老化本身也扮演了一定角色。
聚焦中風後的糖尿病變化
中風前,我的血糖反應很規律。升高時,只要調整生活習慣就能降回來,身體有足夠儲備自我修正。
中風後,同時出現幾個變化:
我更容易疲倦,走路量下降,需要更多睡眠。血糖變得比較難控制、波動增加,即使平均血糖仍低於 114 mg/dL(HbA1c 5.7%)。
這不是選擇,而是身體給我的訊號。我選擇不與它對抗。過度勉強,只會傷害已經變弱的身體與大腦系統。
復原不是強迫身體回到從前,而是學習現在的身體能安全做到什麼程度。
中風後開始使用 metformin
我是在中風後才開始服用 metformin。一開始劑量高時,血糖降太多;減量後血糖上升;再增加劑量,血糖仍持續緩慢上升。
這讓人自然擔心:是不是藥物出問題?根據我的數據,答案是否定的。真正的重大改變來自中風。metformin 沒有破壞系統,只是因為其他控制機制(例如運動)變弱,藥物效果變得更明顯。
為什麼每週血糖起伏很重要?
中風後,我的每週平均血糖波動比以前大,而且更受藥物調整影響,而不是飲食或運動。我的飲食品質與碳水攝取大致不變,只是從一天三餐改為早午餐與晚餐兩餐。
這是一個重要訊號。當生活方式的效果不如以往,並不代表失敗,而是代表代謝儲備下降。
對病人來說,這看起來像隨機波動。但生命系統不是隨機的。當模式改變,代表底層結構已經改變。
血糖臨界值不是目標本身
很多病人被告知,只要平均血糖低於 114 mg/dL 或 HbA1c 低於 5.7% 就不用擔心。
我雖然低於這些數值,仍然保持警覺。因為血糖呈現緩慢上升趨勢,而且越來越難逆轉。趨勢比單一數字更重要。
就像開車上坡,你可能還在速限內,但如果引擎更吃力,就代表系統改變了。
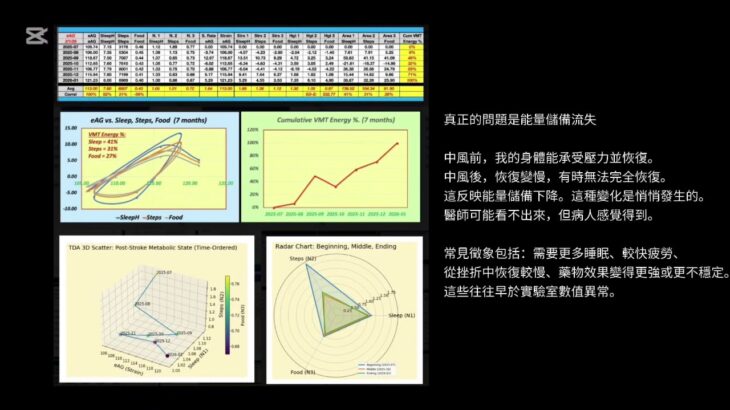
真正的問題是能量儲備流失
中風前,我的身體能承受壓力並恢復。中風後,恢復變慢,有時無法完全恢復。這反映能量儲備下降。這種變化是悄悄發生的。醫師可能看不出來,但病人感覺得到。
常見徵象包括:需要更多睡眠、較快疲勞、從挫折中恢復較慢、藥物效果變得更強或更不穩定。這些往往早於實驗室數值異常。
這不是誰的錯
醫師受訓時主要看「快照」。病人生活在持續變動的系統裡,即使量不到或看不到曲線,也能感受到軌跡。
這種落差不是因為醫師不好或病人不好,而是現代醫學測量方式的限制。關注趨勢,可以更早保護自己。
病人可以學到什麼?
不要只在意是否通過某個標準。
觀察方向與長期變化。
注意恢復是否比以前慢。
尊重疲勞與睡眠需求增加。
重大事件後,不要強迫自己維持舊有運動標準。
平靜觀察,而不是恐慌
我不害怕。數據帶來清晰,理解趨勢帶來平靜。目標不是完美控制,而是穩定、安全與逐步復原。如果感覺不對,即使數字還可以,也要相信那個訊號。重大變化通常在越過臨界值之前,就已經出現在軌跡裡。提早傾聽,可以避免更大的問題。
VPT 分析結果(中風後期間)
我以 eAG 為輸出應變,睡眠時數、步行步數與飲食量與品質為三個輸入應力,分析中風後 7 個月的資料。
標準化基準為:
睡眠 8 小時
步行 6000 步
飲食 0.6(正常攝取量的 60%)
依 VMT 能量模型計算,各項貢獻比例為:
睡眠:41%
步數:31%
飲食:28%
TDA 分析包含 7 個月的時間排序 3D 散點圖,以及比較前期、中期、後期的雷達圖。
主要觀察:
• 中風後血糖控制結構改變。
• 飲食不再是主導因素。
• 睡眠成為最大能量來源(41%)。
• 步行仍有影響,但受限(31%)。
• 飲食影響下降至 28%。
• TDA 3D 圖顯示線性結構消失。
• 每月資料呈現方向性軌跡,而非隨機散布。
• 雷達圖顯示結構隨時間重塑。
• 2025 年 10 月後累積 VMT 能量加速上升。
• eAG 除 2026 年 1 月為 121 mg/dL(HbA1c 5.9%)外,其餘均低於 119 mg/dL(HbA1c 5.86%)。
• 中風後血糖管理應優先重視睡眠與務實的活動量,而不是進一步壓低飲食。
結論
中風後的經驗讓我明白,糖尿病管理不能只看數字。即使血糖低於傳統標準,也不代表系統穩定。方向、波動與恢復能力與絕對數值同樣重要。
中風前,生活控制足以維持穩定,因為身體仍有儲備。中風後,儲備下降。睡眠需求增加、體能下降、血糖更難修正,即使飲食紀律未改變。藥物效果更明顯,不是因為藥物造成傷害,而是其他穩定機制變弱。
VPT(結合 VMT 與 TDA)分析顯示相同結論:
中風後的血糖控制結構不同。睡眠與務實的身體復原,比進一步壓低飲食更重要。用中風前的控制邏輯套在中風後系統上,容易誤判並造成不必要負擔。metformin 的效果也不再如中風前那樣。
這篇文章不是要批評醫學或取代醫療,而是分享許多中風合併糖尿病病人感受到卻難以說明的血糖波動現象。人體是一個遵循數學與物理法則的動態生物系統。當軌跡改變時,提早傾聽,比等到超標更明智。
平靜且有趨勢意識的觀察,能帶來更安全的復原。這是我希望其他病友從這段驚險經歷中帶走的訊息。
中風病友檢核表
五個每日身體訊號
數字看起來「正常」,但請先聽身體的這五個訊號。
1.油箱測試
你是否比以前更早沒電?
如果是,代表身體比過去更費力。
2.回彈測試
疲勞後是否需要更久才能恢復?
恢復慢代表需要更多休息。
3.睡眠就是藥
感到疲憊時,多睡一小時,常常比多走一大段路更能幫助血糖。
4.不要硬撐
不要試圖恢復到中風前的運動強度。
若出現疼痛、頭暈或異常疲勞,請停止。5.看模式,不看單一數字
不要為一次血糖偏高擔心。
若連續一週每天都呈現上升趨勢,才需要重視。
黃金原則:
如果身體覺得「不對勁」,即使檢驗數字正常,也很可能真的有問題。
免責聲明
我撰寫此文並非為了名聲,而是分享所學,讓他人理解健康、預防疾病並活得更長更健康。本內容僅供教育參考,不構成醫療建議,也不建立醫病關係。可自由分享本摘要,但不得修改或以自己名義重新發表。所有智慧財產權屬於作者 Gerald C. Hsu。